Les traitements actuels
Actuellement, le traitement de la maladie passe toujours par la prise d'insuline, cependant, au fil des années, la modernisation et l'apparition de nouveaux appareils ont contribué à rendre le traitement moins contraignant pour les patients et ainsi, faciliter leur vie de « diabétiques ».
Les antidiabétiques oraux
Actuellement, on utilise toujours les antidiabétiques oraux.
Le traitement médicamenteux n'a subi aucune évolution importante, si ce n'est la multiplication des médicaments génériques.
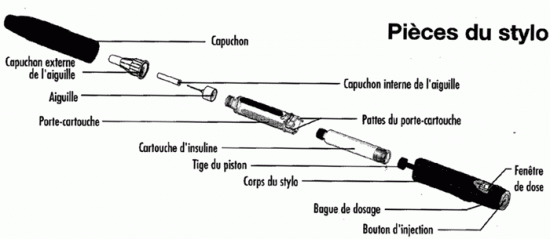
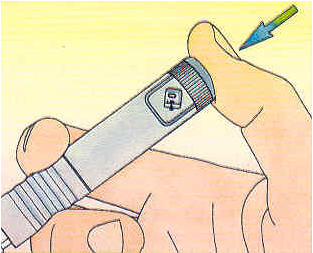
Le stylo à insuline
Le stylo à insuline est une variante de la piqûre traditionnelle. Il permet d'injecter tous les types d'insulines sauf celles d'action lente, au moyen d'une petite aiguille en appuyant sur un déclencheur.
Il en existe 2 types :
- rechargeables à cartouches (1.5 à 3 ml)
- préremplis jetables (3 ml)
Il est composé de la manière suivante:
(La plus petite dose d'injection est d’1 ou 2 unités selon le modèle.)
Pour procéder à l'injection, il faut:
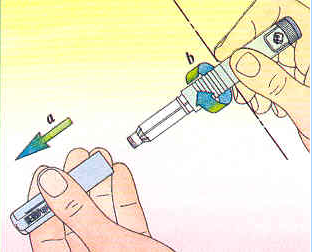
1. Oter le capuchon.
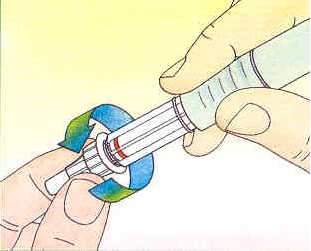
2. Retirer la pellicule protectrice de l'aiguille, visser l'aiguille sur le stylo et enlever la 2ème protection en plastique. Garder la 3ème protection jusqu'au moment de l'injection.
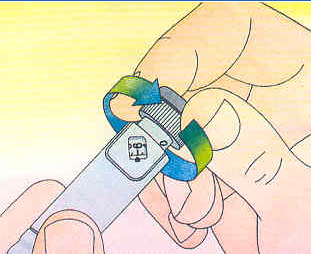
3. Sélectionner la dose d'insuline à injecter. Pour cela, tirer le bouton poussoir puis tourner celui-ci jusqu'à ce que le nombre d'unité désiré s'affiche dans le petit écran.
4. Injecter l'insuline. Pour cela, appuyer sur le bouton poussoir. Bien prendre le temps durant l'injection, surtout si l'on injecte une grosse quantité d'insuline. Vous éviterez la formation de boules ou lypodisstrophie.
6. Après usage, jeter la seringue. NE SURTOUT PAS S'EN SERVIR 2 FOIS. Jeter l'aiguille dans un collecteur (voir image) ou couper l'aiguille avec un coupe aiguille.
Les précautions à prendre:
-Le stylo est à conserver à température ambiante à l’abri de la lumière et de la chaleur, pour une durée maximal d'un mois.
-Ne pas dépasser la date de péremption!
La pompe à insuline
Créée il y a 30 ans, la pompe à insuline permet aux patients de réguler leur glycémie automatiquement sans avoir à se piquer plusieurs fois dans la journée.
La pompe à insuline est un petit appareil de la taille d'un bipeur qui fonctionne sur batterie (piles).
Elle est composée de plusieurs éléments :
- un boîtier contenant un réservoir rempli d’insuline ultra rapide (il doît être changé tous les 2 à 3 jours)
- des composants électroniques qui permettent de contrôler de façon exacte la quantité d'insuline administrée par la pompe,
- une fine tubulure reliée au réservoir et se terminant par une aiguille ou une canule souple pénétrant légèrement dans la peau. L’aiguille ou la canule est maintenue par un adhésif de sécurité résistant à l’eau. Canule et tubulure constituent le cathéter ou dispositif de perfusion qui doit être changé tous les 2 à 3 jours.

Cependant, des contraintes existent, et dans certaines situations la pompe peut être encombrante : douche, natation, sports de contact… Lors de telles situations, il est possible de déconnecter momentanément la pompe.
La programmation de la pompe s’effectue à l’aide de touches situées à l’avant de l'appareil: l'écran affiche, les éléments de programmation sous forme de menu déroulant pour une recherche d'information, et une programmation rapide. Les débits de base sont programmés à l’avance et l'utilisateur règle à chaque repas le bolus.
Il existe également la pompe dite « patch ».
Ce nouveau dispositif est commercialisé depuis 2005 aux Etats-Unis, et le sera bientôt en France.
L’avantage de la pompe « patch », est l’absence de la tubulure reliant la batterie au système. En effet, un petit « Pod » compact la remplace, il représente le cœur du système. Il est composé d’un réservoir d’insuline, un ensemble de perfusion, et une pompe qui forment une seule unité. Collé directement sur la peau, il alimente le patient en insuline pour une durée allant jusqu’à trois jours sans ensemble de perfusion. Le réglage du débit d’insuline se fait donc à l’aide d’une télécommande.

Cependant, il existe des inconvénients. Pour y avoir accès, il faut :
-Etre diabétique de type 1.
-Savoir si ce type de traitement permettra un équilibre et/ou une meilleure gestion du diabète.
-Etre à même de comprendre la gestion du diabète et de son traitement.
-Comprendre le principe de fonctionnement d’une pompe et savoir la manipuler.
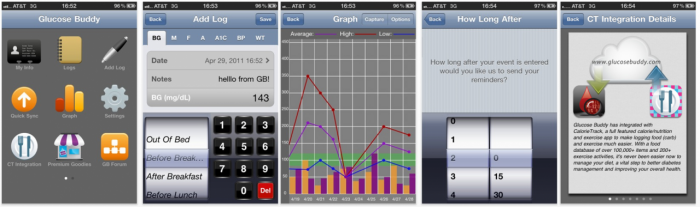
Smartphones
Il est également possible de consulter sa glycémie via son smartphone. Ce dernier sert alors de télécommande.
De nombreuses applications telles que Glucose Buddy ont été créées spécialement pour les diabétiques.
On y trouve classiquement, des options telles que la saisie des glycémies tout en ayant le choix des unités de mesure, la saisie des injections, et le choix du type d’insuline administré avec à l’appui la possibilité de consulter des graphiques récapitulatifs. On peut entre autre, insérer des notes, ou encore enregistrer les aliments consommés dans la journée et les exercices physiques réalisés… Et tout ceci, de manière personnalisable. De plus, l’application permet d’exporter ses résultats à quiconque via email.
Seul inconvénient, l'application est en anglais!
Alimentation équilibrée
Dans le cas du diabète gestationnel par exemple, des médicaments sont prescrits. Cependant, quelques changements du mode de vie et du régime alimentaire peuvent être suffisants à la stabilisation de la glycémie.
Une activité physique doit être régulièrement pratiquée et le régime alimentaire doit suivre cet exemple :
Soit :
-Des légumes verts à satiété
-Une part d’environ 100g de poissons / viandes / œufs
-Une part d’environ 150g de féculents
-1 cuillère à soupe de matière grasse
-Des produits laitiers, 1 yaourt ou environ 30g de fromage
-Des fruits (environ 150g), ou 150 ml de jus sans sucre
-Des boissons sans sucre ajouté à volonté
On note que les femmes sujettes au diabète gestationnel sont susceptibles d'être atteintes du diabète de type 2 plus tard.
Pour finir interressons-nous à l'avenir du traitement de la maladie!
Date de dernière mise à jour : 05/07/2021