Les futurs traitements
Les greffes de pancréas existent depuis les années 60, cependant les nouvelles technologies permettent leur perfectionnement. L'idéal serait de pouvoir effectuer des greffes de manière courante. C'est pour cela que ces dernières sont en constantes amélioration. Nous verrons aussi que les recherches ont été encore plus loin que ce que l'on aurait pu espérer.
Greffes pancréatiques
La greffe de pancréas concerne les individus atteints du diabète de type 1. L'opération consiste à prélever un pancréas sur un individu en état de mort cérébrale et à l'implanter chez l'individu malade.
Depuis les années 90, dans près de 80% des cas de greffe les médecins procèdent à une greffe combinée pancréas-rein afin de remédier aux problèmes rénaux de certains patients. On constate aussi que 80% des personnes transplantées ont pu renoncer aux injections d'insuline un an après l'intervention. Cependant le nombre d'organes disponible reste faible.
Les critères nationaux de priorité définis pour les receveurs d'une greffe rein-pancréas sont les suivants :
- âge inférieur à 48 ans
- première greffe de pancréas
- absence d'immunité
- inscription sur les listes d'attente de rein et de pancréas.
En 2009, cette catégorie prioritaire représentait 49,1% de l'ensemble des candidats et 69,7% des malades greffés dans l'année.
La mise en place de ces critères de priorité a permis de faciliter l'accès à la greffe combinée rein-pancréas pour de jeunes patients diabétiques en insuffisance rénale.
Après l'intervention chirurgicale, la personne greffée est hospitalisée une douzaine de jours au minimum dans le service de néphrologie.
Les patient peuvent développer par la suite des pathologies telles que la thrombose veineuse qui est la formation anormale d'un cailleau dans une veine; la pancréatite qui est une inflammation du pancréas où encore des saignements où des infections.
les greffes de cellules de pancréas
Les greffes d'ilôts de langherans concernent les diabétiques de type 1, qui ont un disfonctionnement du pancréas.
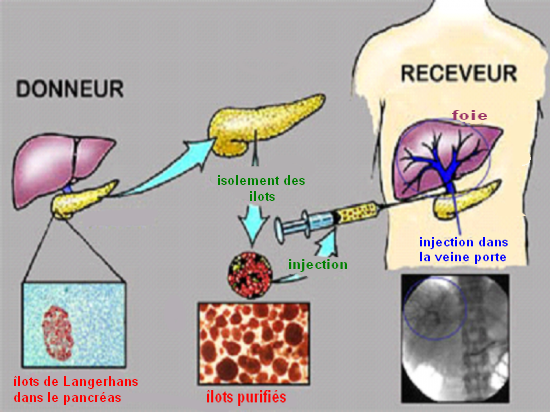
Cette opération consiste à isoler une partie de la masse du pancréas et à injecter les îlots de Langerhans pour qu’ils aillent se loger dans le foie.
Après avoir prélever le pancréas du donneur, l’étape de digestion de ce dernier est réalisée, elle consiste à séparer les îlots des autres tissus qui le constituent le . Pour se faire une enzyme est nécessaire, la collagénase.
Une fois injectée dans le pancréas et après agitation de ce dernier, on obtient une suspension liquide qui contient les îlots désirés.
Les îlots peuvent être mis en culture, congelés ou conditionnés pour être transplantés.
Par la suite, ils sont lentement injectés dans la veine porte grâce à une seringue et une poche à transfusion. Ils vont ensuite se disperser dans le flux sanguin hépatique et s’implanter dans le foie.
Ce type de greffe est toutefois très peu pratiqué étant donné que les donneurs sont rares.
Les greffes de pancréas et d'ilôts de langerhans ne sont effectuées que lorsque l'insuline n'est plus efficace.
L'inconvénient commun de ces deux interventions chirurgicales est le rejet. En effet, dans certains cas, le greffon est percu comme une "agression" par les lymphocytes T, cellules du système immunitaire. Les rejets peuvent être évités en cas de traitement immunosuppresseur, traitement basé sur la prise de médicaments qui servent à inhiber l'activité du système immunitaire (il est très lourd lors d'une greffe d'îlots de langerhans).
Le but de ces greffes est d'améliorer l'équilibre glycémique et la qualité de vie du patient en lui évitant les multiples complications. Elles sont de plus en plus fréquentes, et efficaces à plus longs termes (parfois plusieurs années).
L'auto-greffe de cellules, l'avenir de la greffe pancréatique
Des biologistes de l’Inserm (Institut national de la santé et de la recherche médicale) sont parvenus à soigner des souris diabétiques grâce à une nouvelle piste thérapeutique : la reconversion cellulaire.
Si les cellules bêta sont détruites, en revanche, ce n'est pas le cas des cellules alpha.
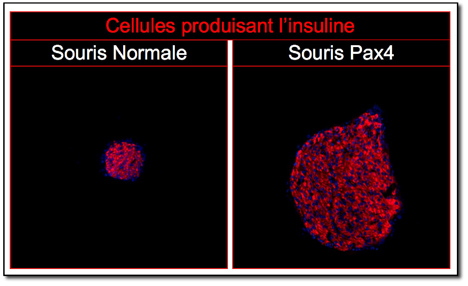
Les biologistes ont démontré qu'en forçant ces cellules alpha à se transformer en cellules bêta grâce au gêne Pax4, elles pourraient secréter de l'insuline. Le facteur de transcription Pax4, joue un rôle essentiel dans la multiplication et la maturation des cellules bêta lors du développement pancréatique embryonnaire.
Les cellules d'une souris normale sont moins dupliquées que celle d'une cellule de souris où les gènes PaХ4 sont activés.
Ceci est bel et bien vrai, mais à l’échelle animale, la prochaine étape serait de trouver un moyen d'activer le gène Pax4 dans les cellules alpha humaines.
Cette technique de greffe partielle continue à progresser : c’est une porte ouverte et une étape indispensable pour avancer vers la thérapie cellulaire à partir de cellules souches. Les biologistes souhaiteraient aussi utiliser d'autres cellules de l'organisme comme celle du foie ou de la moelle osseuse afin d'exercer une auto-greffe et donc guérir totalement du diabète.
Pour finir, dirigeons-nous vers le bilan!
Date de dernière mise à jour : 05/07/2021