Les premiers traitements
Le traitement du diabète a un double objectif: prévenir la survenue de complications aiguës, mais également de complications dégénératives à plus long terme. Pour cela le patient s'appuie sur des conseils d'hygiène de vie et des médicaments.
Les premiers traitements sont basés sur la prise d'insuline!
L'insuline
Sir Frederick Banting et Dr Charles Best sont peut-être les personnalités médicales canadiennes les mieux connues. En effet, leur nom évoque la découverte de l'insuline, réalisée à l'Université de Toronto en 1921.
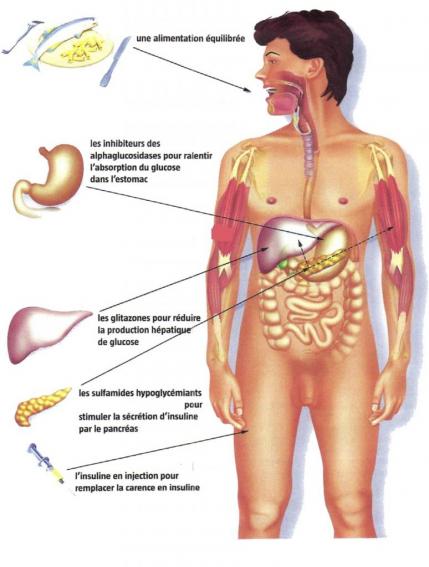
L'insuline est systématiquement prescrite aux personnes atteintes d'un diabète insulinodépendant et à de nombreux diabétiques de type 2 lorsque les antidiabétiques oraux deviennent inactifs. En effet, l'insulinothérapie intensive a pour rôle d’imiter le plus fidèlement possible la production naturelle d’insuline des personnes non diabétiques.
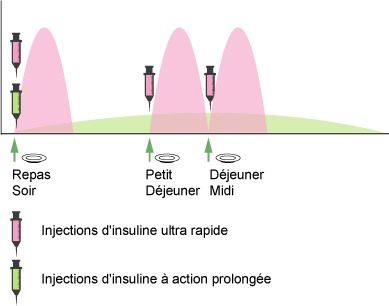
Le nombre d’injections d’insuline varie chaque jour et les doses sont calculées en fonction de la quantité de glucides consommée lors des repas et collations, de l’activité physique, ainsi que d’autres facteurs tels que le stress par exemple. En ajustant constamment les doses d’insuline, la personne diabétique reproduit artificiellement le travail d’un pancréas sain.
Les différents types d’insulines
Il existe plusieurs types d’insuline, caractérisés par leur rapidité de passage dans la circulation sanguine ainsi que leur durée d’action.
Insulines ultra-rapides : les insulines ultra-rapides passent très rapidement dans la circulation sanguine, environ cinq minutes après l’injection. Leur durée d’action est d’environ 2 à 3 heures.
Insulines d’action rapide : l’insuline rapide ne passe dans le sang qu’après 30 minutes et son action dure entre 6 et 8 heures environ. L’insuline rapide a pour but de simuler le pic d’insuline nécessaire afin de contrôler la glycémie après le repas.
Insulines d’action intermédiaire : les insulines intermédiaires permettent de maintenir le pic d’insuline nécessaire au moment des repas ainsi que l’insuline nécessaire en dehors de ces derniers. Leur action dure entre 10 et 18 heures.
Insulines d’action lente : son action dure environ 24 heures.
L'injection de l'insuline
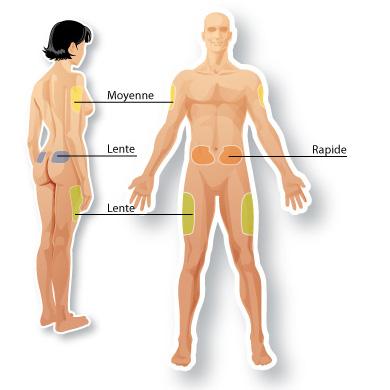
Il est indispensable de bien connaître les techniques d’injection ainsi que les zones dans lesquelles celles-ci doivent être effectuées. Il est nécessaire d’adopter une bonne technique afin de bien contrôler sa glycémie et s’assurer que son diabète est bien équilibré.
Les zones de piqûres conseillées sont les bras, le ventre, les cuisses, les fesses.
Il faut :
-Eviter certaines zones comme par exemple autour du nombril, près des genoux...
-Modifier la zone d’injection dans certaines circonstances pour éviter les déformations de la peau et les lipodystrophies, provoquées par la répétition des injections au même endroit.
La technique d'injection de l'insuline est un facteur important de réussite ou d'échec du traitement, et sa négligence peut être responsable d'une instabilité glycémique d'un jour à l'autre.
Il est préférable de savoir réaliser les injections soi-même, de façon à ne pas être dépendant d'une infirmière ou d'une autre personne.
Pour ce faire, on utilise des seringues jetables à usage unique. Les gestes nécessaires pour l'injection sont beaucoup plus longs à expliquer qu'à réaliser. Avec un peu d'habitude on peut effectuer cette injection en moins d'une minute!
Il faut:
1. Retirer le capuchon protecteur du piston et le capuchon de l'aiguille.
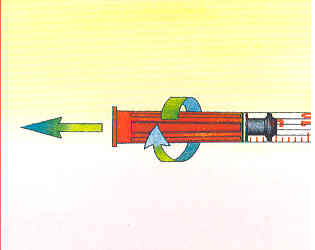
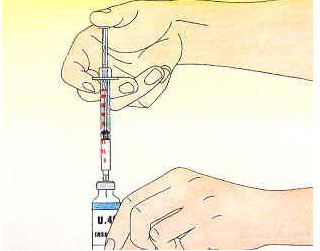
2. Remplir la seringue d'un volume d'air égale à la dose d'insuline à prélever, tirer le piston vers le bas.
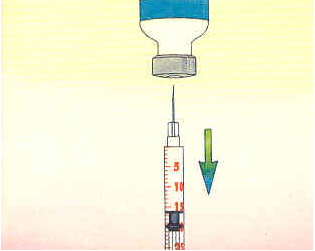
3. Enfoncer perpendiculairement l'aiguille dans le bouchon en caoutchouc du flacon et introduire l'air prélevé précédemment.
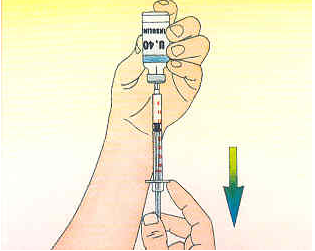
4. Retourner l'ensemble seringue/flacon. Tirer doucement le piston vers le bas et prélever la dose d'insuline désirée.
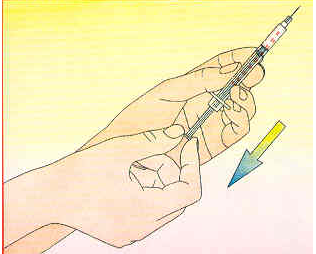
5. Retirer la seringue du flacon, chasser les bulles d'air et procéder à l'injection.
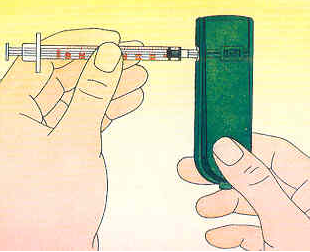
6. Après usage, jeter la seringue. NE SURTOUT PAS S'EN SERVIR 2 FOIS. Jeter l'aiguille dans un collecteur ou couper l'aiguille avec un coupe aiguille (voir image).
Les antidiabétiques oraux
Les antidiabétiques oraux sont utilisés particulièrement dans le cas du diabète de type 2. Si le malade a une glycémie supérieure à la moyenne "une thérapie médicamenteuse" est conseillée par le médecin.
Le traitement est adapté à chaque patient. Selon l'âge, les maladies associées, le poids ou la sévérité du diabète, le médecin choisira le médicament le mieux adapté.
Il existe deux types d'antidiabétiques oraux: Les hypoglycémiants et les anti hyperglycémiants.
Dans la famille des hypoglycémiants, on trouve : les sulfamides, les glinides et les inhibiteurs des alpha-glucosidases.
Tout d'abord, les sulfamides hypoglycémiants stimulent la fabrication de l'insuline par le pancréas.
Il faut savoir qu'il en existe une douzaine, mais ils ne sont pas tous identiques. Certains doivent se prendre plusieurs fois par jour, d'autres une seule fois. Ces modes de prises doivent être respectés pour une efficacité maximale. Ces médicaments se prennent plutôt avant les repas, ou avant un petit-déjeuner consistant en cas de prise unique quotidienne.
Ils doivent être évités si le repas est inexistant sous peine d'entraîner des hypoglycémies.
-En période d'épidémie de gastro-entérite, il arrive souvent d'avoir des nausées et des vomissements, les repas sont absents, le risque d'hypoglycémie est donc majeur si le sulfamide est absorbé.
-Les doses doivent être respectées : dose en augmentation progressive par palier en fonction des résultats obtenus sur la glycémie. Elles doivent être diminuées chez les sujets âgés.
Ensuite, les glinides agissent comme les sulfamides en forçant le pancréas à sécréter de l'insuline au moment des repas. Ils doivent être pris juste avant ces derniers, et être évités si le repas est sauté, tout comme les sulfamides, car ils agissent de la même manière.
La prise de sulfamides ou de glinides est interdite en cas de disfonctionnement des reins, car il existe un risque d'accumulation de glucose dans le sang et donc d'hypoglycémie. Elle doit également être interdite cas de grossesse.
Enfin, les inhibiteurs des alpha-glucosidases.
Ces médicaments réduisent l'absorption des sucres de l'intestin vers le sang: ils diminuent donc la glycémie après les repas et se prennent au début de ces derniers.
Ils peuvent entraîner des ballonnements et des gaz intestinaux parfois abondants.
Dans la famille des antihyperglycémiants, on trouve uniquement la metformine.
La metformine permet d’empêcher que la glycémie ne soit trop élevée, mais ne peut en aucun cas entraîner une hypoglycémie. Elle réduit aussi la production de glucose par le foie, un phénomène déréglé dans le diabète de type 2.
Il faut savoir que la metformine se prend au moment des repas.
Elle est parfois mal supportée sur le plan digestif et peut entrainer des diarrhées ou des nausées. On peut remédier à ce type de complications en augmentant les doses de manière progressive.
Ce médicament doit être arrêté avant une intervention chirurgicale ou une radiographie nécessitant l'injection d'iode dans le sang mais aussi en cas de disfonctionnement du cœur, des reins, du foie ou encore en cas de grossesse.
Interressons-nous maintenant aux traitements actuels de la maladie!
Date de dernière mise à jour : 05/07/2021